脊髓硬膜外血肿(Spinal Epidural Hematoma,SEH)
指出血发生于密闭的椎管内,血肿扩张会压迫脊髓或马尾,继而导致脊髓缺血和梗死,大量出血有可能造成重度神经损伤或截瘫。每年总发病率约为每1,000,000人中1人,出血源通常是静脉。
发生原因
01
外伤性脊髓硬膜外血肿
★ 频率不清楚
★ 通常会伴有脊柱骨折
02
自发性脊髓硬膜外血肿
★ 与抗凝、凝血病、血小板减少症、肿瘤或血管畸形有关。
★ 在没有凝血病史和使用抗凝剂的患者中也可能发生脊髓硬膜外血肿,但很少。
03
医源性脊髓硬膜外血肿
★ 手术后出血的风险会随着解剖因素而增加,例如椎管异常。
★ 椎管麻醉过程中多次尝试硬膜外穿刺或置管以及使用抗凝或抗血小板治疗等。
本期微学堂综述的内容是麻醉因素导致SEH的发生率、危险因素、临床表现以及防治策略。
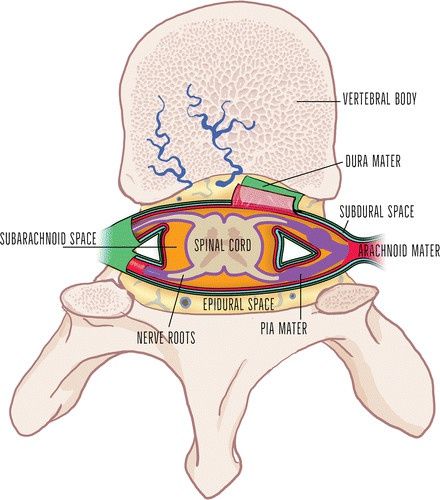
文章插图
▲脊柱解剖
硬膜外、硬膜下和蛛网膜下的空间由硬脑膜、蛛网膜和软脑膜界定。硬膜外空间包含脂肪、内静脉丛、结缔组织和穿出的神经根。蛛网膜紧邻硬脑膜,而小的硬膜下空间位于这两层之间。蛛网膜下腔也被称为脑脊液(CSF)空间,是CSF环绕脊髓、神经根和小血管的大空间。软脑膜紧密地包裹着脊髓和神经根。
椎管内麻醉后SEH的
发生率和危险因素
椎管内麻醉后,出血最常来自硬膜外腔丰富的静脉丛,但也可见于硬膜下腔或蛛网膜下腔。
目前一致确认的危险因素包括:
凝血血功能异常,如药物诱发的凝血障碍、血小板减少、肾衰竭、子痫前期;高龄;女性;骨质疏松;脊柱异常;选择硬膜外麻醉而非腰麻,因为前者使用的针头更粗;使用多种影响凝血功能的药物;困难椎管内麻醉。老年人的脊柱异常(如椎管和椎间孔狭窄)发病率高,即使少量出血也可压迫脊髓或马尾,因此其风险更高。
不管是穿刺针进入椎管腔还是拔出硬膜外导管时,凝血系统异常患者发生椎管内麻醉相关SEH的风险均最高。
对于所有因药物影响凝血功能的患者,必须协调好椎管内麻醉的时机与抗血栓形成药物的停用和复用,以便尽量降低硬膜外血管破裂引起严重出血的风险。若患者使用不止1种影响止血功能的药物,则不应接受椎管内麻醉或镇痛。
发生率
椎管内麻醉后SEH的发生率尚不清楚,但可能非常低,因为回顾性研究发现的血肿病例很少。以下是基于回顾性数据库和文献综述。
★ 一项回顾性研究分析了瑞典10年期间的椎管内麻醉,结果显示,约450,000例硬膜外麻醉后发生了25例SEH(1:18,000),1,260,000例腰麻后发生了8例SEH(1:158,000)。出血性并发症发生率有显著的人群差异:在产科和女性膝关节成形术患者的硬膜外麻醉或腰硬联合麻醉后,发生率分别为1/200,000和1/3600。在这33例SEH中,有11例(33%)是有凝血病或在阻滞前不久使用了抗血栓形成药物的患者,10例(30%)是置管困难的患者,6例(18%)是有脊柱病变的患者。
★ 2013年一项研究分析了多中心围术期结局团队中的硬膜外置管病例的结局,62,450例外科患者有7例发生了需行椎板切除术来清除的SEH(1:8900),79,837例产科患者中无1例发生SEH。在发生SEH的患者中,4例的抗凝或抗血小板药物方案偏离了当时的美国区域麻醉和疼痛医学学会(American Society of Regional Anesthesia and Pain Medicine, ASRA)指南;2例的椎管内置管困难;1例为透析患者,可能因血小板功能不全而容易出血。
【 椎管|细思极恐的麻醉意外事件之脊髓硬膜外血肿】 ★ 一项单中心回顾性数据库分析了2001-2009年间的外科或产科硬膜外置管后SEH情况,发现43,200例患者中有6例SEH(1:7200),但无1例来自产科。所有SEH病例均超过70岁并接受了围术期抗凝治疗。
★ 许多产科病例报告显示,SEH患者在硬膜外导管置入或移除时存在凝血功能障碍。但针对1952-2016年间文献的系统评价并未发现与血栓预防相关的产科椎管内麻醉后SEH 。
临床表现
症状
★ 患者通常会抱怨突然出现严重的背痛或神经根痛,这取决于出血的位置。
★ 敲击脊柱或增加脊柱内压力的运动(例如咳嗽或打喷嚏)可能会加剧疼痛。
★ 神经系统症状可能要到背痛发作后数小时到数天才会出现,因此很难做出早期诊断。
体征
★ 脊柱触诊可能有压痛。
★ 运动和感觉障碍取决于血肿的水平和大小。
★ 临床表现的范围可以从局灶性无力到截瘫或四肢瘫痪,从感觉异常到低于一定水平的完全丧失感觉。
预防
★ 无论是否采取抗血栓形成治疗,所有接受椎管内麻醉或镇痛的患者都应该监测感觉和运动功能。
★ 留置硬膜外导管的患者在启用新的抗凝方案后,需要每1-2小时进行1次密切监测,持续6-12小时。之后可降低神经系统核查频次。
★ 若患者出现无法用硬膜外给药或局麻药浓度改变明确解释的神经状态改变,应立即开始临床评估和进一步检查。
★ 硬膜外镇痛期间,使用最低有效浓度的局麻药有利于更早期识别出感觉或运动功能改变。
诊断
SEH后神经功能恢复的最好机会有赖于快速诊疗。一旦怀疑SEH,推荐行急诊MRI(若有禁忌或无此检测,则改用CT)。
血肿可能延伸到许多节段。应始终对整个脊柱进行成像,即使是具有良好局部临床症状的患者。
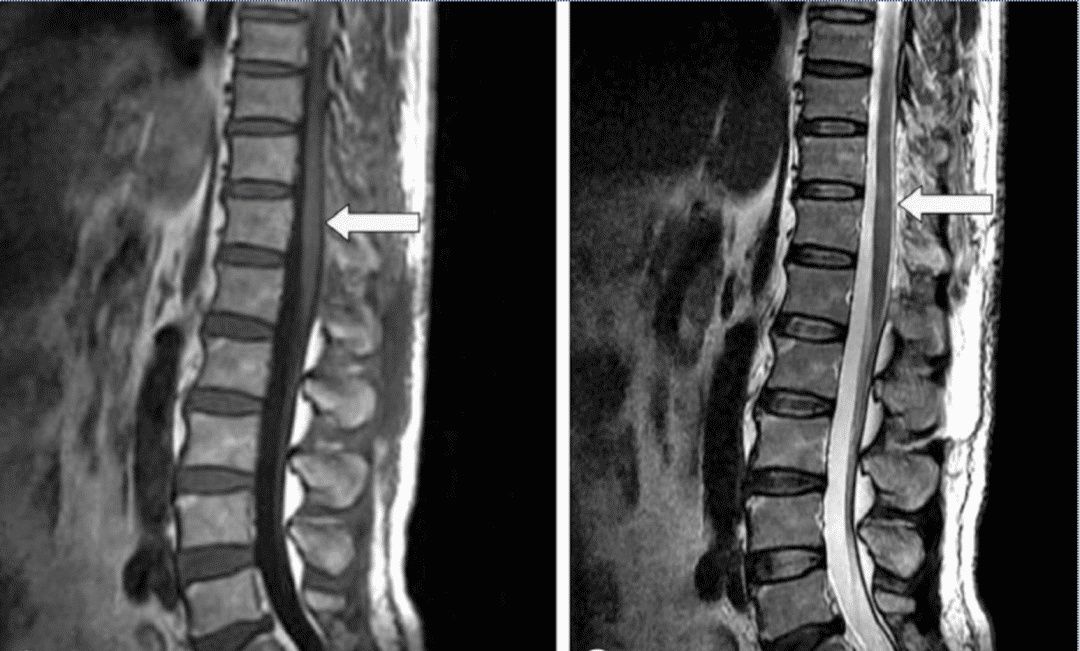
文章插图
T1 + T2 MRI 成像
磁共振成像 (MRI)
★ 黄金标准成像方式。
★ 优于 CT,因为它有助于确定血肿的范围、体积和精确位置,应该在有和没有对比的情况下进行。
★ 在最初的 24 小时内,血肿在 T1 加权图像上通常为等信号或轻微高信号,在 T2 加权图像上为高信号 。
★ 24 小时后,血肿在 T1 和 T2 加权图像上大多呈高信号。
计算机断层扫描 (CT)
★ 如果 MRI 不可用或患者无法获得 MRI,则首选非对比 CT 或 CT 脊髓造影成像。
★ 血肿通常被视为椎管内的双凸形高密度病变,位于椎体附近病变将被清晰地划分,并与密度较小的椎管分开。
管理和预后
★ 若检出SEH,立即咨询神经外科评估是否需要减压手术。
★ 应尽量快速逆转残留的抗凝作用。
★ 术后神经功能与术前神经功能和减压时间间隔有关。
★ 手术治疗的延误会导致永久性的神经系统后遗症。
若在症状出现后8小时内行椎板切除减压,神经系统功能更有可能恢复。
症状出现 72 小时后完全康复的情况很少见。
★ 症状较轻的患者可在咨询神经外科医生后进行保守治疗。非手术治疗的患者可以接受地塞米松。
★ 很少有脊髓硬膜外血肿自发恢复的病例。
最终的神经系统结局取决于:
■ 血肿形成与手术减压的时间间隔
■ 血肿进展的速度
■ 术前神经功能缺陷的程度
■ 血肿的大小
参考文献(部分)
[1] www.uptodate.com.
[2] Myers M et al. Extensive Subarachnoid and Epidural Hematoma After Lumbar Puncture. Am J Emerg Med. 2015:33(4):603.e3-4. PMID: 25445864
[3] Post MJ et al. CT Diagnosis of Spinal Epidural Hematoma. Am J Neuroradiol. 1982:3:190-192. PMID: 6803553
[4] Yi S et al. Postoperative Spinal Epidural Hematoma: Risk Factor and Clinical Outcome. Yonsei Med J. 2006:47(3):326-332. PMID: 16807981
[5] Sklar EM et al. MRI of Acute Spinal Epidural Hematoma. J Comput Assist Tomogr. 1999:23(2):238-43. PMID: 10096331
[6] Zilkha A et al. Computed Tomography of Spinal Epidural Hematoma. Am J Neuroradiol. 1983:4:1073-76. PMID: 6414267
完
- 分娩镇痛(椎管内阻滞或静脉镇痛)正式纳入上海市医保!|1月17日 | 分娩
- 管玉杰|腰疼15年误作“腰突症”治,南郊医院确诊“椎管狭窄”微创解除
- 男子将4年抽的烟盒放在一起后,发现了一个细思极恐的秘密!
- 颈肩|通知手术的老腰突、腰椎管狭窄也能治
- 椎管|手术后患者下肢无力、大小便失禁,医患双方都要注意这个细节
- 李爷爷|怀化市肿瘤医院医院成功完成一例高难度椎管内肿瘤摘除术
- 腰椎管|老年患者腰背痛常见的原因
- 中老年人|走着走着就开始腿麻?当心腰椎管狭窄!
- 融合术|鸿巢老年病医院骨科成功开展椎管减压加钉棒固定植骨融合术
- 腰椎管|请几天假,腰再也不疼了
